- Home
- Cicli di cura SUREST DUO
- Cicli di cura APOSER
- Cicli di cura LITORES
- Cicli di cura ORTOZEL
- Cicli di cura per PROSTATITI
- Disturbi urinari
- Calcoli renali
- La proposta Phytores per la disfunzione erettile
- Calo della libido e del desiderio sessuale in menopausa
- Il declino cognitivo dell'anziano
- Osteopatia per i disturbi urologici
- Le calcificazioni prostatiche
- Principi attivi
- Blog
- Chi siamo
- Contatti
- Testimonianze
- Centri urologici di eccellenza
- Chat di Phytores
- Home
- Cicli di cura SUREST DUO
- Cicli di cura APOSER
- Cicli di cura LITORES
- Cicli di cura ORTOZEL
- Cicli di cura per PROSTATITI
- Disturbi urinari
- Calcoli renali
- La proposta Phytores per la disfunzione erettile
- Calo della libido e del desiderio sessuale in menopausa
- Il declino cognitivo dell'anziano
- Osteopatia per i disturbi urologici
- Le calcificazioni prostatiche
- Principi attivi
- Blog
- Chi siamo
- Contatti
- Testimonianze
- Centri urologici di eccellenza
- Chat di Phytores
Centro di eccellenza urologica ed andrologica dott. Luca Iannotta

Istruzione e Formazione

2006
LAUREA in MEDICINA e CHIRURGIA Università “La Sapienza”, Roma (Italia) Votazione: 110/110 e Lode
Ablilitazione alla professione medica Università “La Sapienza”, Roma (Italia)
2010
SPECIALIZZAZIONE in UROLOGIA Università “La Sapienza” – Policlinico Umberto I, Roma (Italia) Votazione: 70/70 e Lode
2013
DOTTORATO DI RICERCA (PhD) in BIOTECNOLOGIE DELLA RIPRODUZIONE UMANA Dip. di Medicina Sperimentale – Università “La Sapienza” – Policlinico Umberto I, Roma (Italia)
2017
MASTER II livello in Ecografia andrologica, urologica e nefrologica Università degli studi di Trieste, Trieste (Italia)
Esperienze Professionali
2007: Cotraduttore dell’edizione italiana del libro: Atlante della Prostata – P.T. Scardino – Terza edizione 2007 – CIC – Roma (Italia)
2008–2009: Collaborazione presso Ambulatorio Centro di Infertilità di Coppia – Prof.ssa M. Nicotra – Dipartimento di Policlinico Umberto I, Roma (Italia)
2009: Progetto di Ricerca con Finanziamento: approvato finanziamento in data 12/05/2009 del progetto coordinato di ricerca dell Ateneo Federato delle Scienze ‟ delle Politiche Pubbliche e Sanitarie SPPS dal titolo: Saggio di chemio sensibilità in neoplasie non muscolo invasive della vescica e risposta alla chemio/immunoterapia endovescicale – Resp. Prof.ssa Anna Maria Aglianò – Medicina sperimentale Università “La Sapienza”, Roma (Italia)
2009–2010: Membro della redazione scientifica del sito www.eiaculazioneprecocestop.it
2005–2010: Numerosi Studi/Trials clinici Università “La Sapienza” – Dip. di Urologia – Policlinico Umberto I, Roma (Italia)
2009–2010: Frequenza attività di sala operatoria e collaborazione scientifica presso il Centro di Chirurgia Uretrale – Dott. Enzo Palminteri, Casa di cura Poggio del Sole, Arezzo (Italia)
2010–2013: Docente universitario a contratto – Cattedra di Urologia, Corso di Laurea in Scienze Infermieristiche – Facoltà di Medicina e Psicologia – Università “Sapienza”, Roma (Italia)
2012: Docente corso “Videochirurgia uretrogenitale: i trucchi”- Direttore corso Dott. E. Palminteri
Congresso Nazionale AURO, Genova (Italia) Collaborazione presso Istituto Superiore di Sanità – Registro Nazionale Procreazione Medicalmente Assistita – Roma (Italia)
2009–alla data attuale: Medico accreditato presso l’Accademia Nazionale dei Lincei, organo di consulenza scientifico-culturale della Accademia Nazionale dei Lincei, Roma (Italia)
I riconoscimenti del dott. Iannotta
Serietà, competenza, umanità, capacità di ascolto, riservatezza: tutti elementi importanti quando si tratta della propria salute, ancora di più quando ci si riferisce alla propria salute sessuale. Molti pazienti, ancora oggi, si imbarazzano nel confidare problematiche legate alla propria sfera sessuale. Affidarsi ad un esperto che sia in grado di metterti a tuo agio, permette di analizzare la tua situazione in maniera accurata e senza sentirsi giudicati. Il Dott. Luca Iannotta, esperto in Urologia ed Andrologia, è in grado di valutare il paziente nella sua totalità, tenendo in considerazione sia il lato organico che il lato psicologico della problematica e prendendosi cura del Benessere dell’Uomo e delle coppia.

Patologie trattate
Il dott. Iannotta si occupa della prevenzione, della cura e della diagnosi di malattie e disturbi dell’apparato urinario e dell’apparato genitale maschile.
Tra le patologie trattate ci sono:
- il tumore della prostata, del pene e del testicolo
- il tumore della vescica
- il tumore del rene
- l'ipertrofia prostatica
- le prostatiti e le forme infiammatorie della prostata
- la calcolosi urinaria
- la disfunzione erettile
- l'eiaculazione precoce,
- la fimosi,
- l'idrocele,
- l'incontinenza,
- l'incurvamento penieno,
- l'infertilità maschile,
- l'infezione alle vie urinarie,
- malattie dell'apparato riproduttore maschile,
- il prolasso vescicale,
- il varicocele.

La parola al dott. Luca Iannotta sulla Ipertrofia Prostatica Benigna
L’ipertrofia prostatica benigna (IPB) è caratterizzata dall'ingrossamento della ghiandola prostatica, spesso dovuto all'invecchiamento. La ghiandola ingrossata può comprimere il canale uretrale, causandone una parziale ostruzione e interferendo con la capacità di urinare. Colpisce oltre l'80% degli uomini dopo i 70 e 80 anni, ma produce sintomi solo nella metà dei soggetti. Tale ingrossamento non deve destare eccessivo allarme, perché si tratta di una patologia benigna e reversibile, in cui non ci sono formazioni tumorali e infiltrazione dei tessuti. Per la diagnosi spesso è sufficiente una visita urologica con esplorazione rettale. La terapia inizialmente è farmacologica.
Il trattamento medico consiste nell'utilizzo degli alfa-litici, negli inibitori delle 5-alfa reduttasi, nell'uso della fitoterapia o degli antimuscarinici. Studi recenti hanno inoltre dimostrato l'efficacia degli inibitori delle 5-fosfodiesterasi per il trattamento di questa patologia.
L'intervento chirurgico viene effettuato in pazienti con sintomatologia moderata o severa, che non rispondono al trattamento medico e con bassa qualità di vita. Vengono praticate le tecniche standard endoscopiche, la TURP o Resezione Prostatica Transuretrale (mono- o bipolare) o la TUIP o Incisione Prostatica Transuretrale, ma anche la chirurgia “open”, l'adenomectomia Transvescicale (ATV). La TURP è la procedura più utilizzata per il trattamento dell'IPB e viene effettuata mediante un resettore endoscopico, senza necessità di taglio. Il chirurgo dopo aver visualizzato l'ostruzione, rimuove il tessuto prostatico mediante una sorgente elettrica che passa attraverso il resettore. La procedura dura circa 1ora e può essere effettuata in anestesia spinale o generale.
Di recente acquisizione vi è anche la tecnologia laser (KTP / Greenlight / HOLEP ) che sfrutta una sorgente laser per il trattamento e la rimozione dell'adenoma prostatico .

IL dott. Luca Iannotta ci parla della disfunzione erettile e delle possibili soluzioni

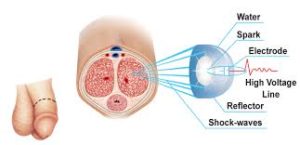
Terapia delle onde di urto per la disfunzione erettile
Come è noto l’erezione è il risultato di una complessa sinergia tra vasi sanguigni, nervi, ormoni e muscoli. Per avere una buona erezione si deve avere un aumento del flusso sanguigno e della pressione del sangue all’interno dei corpi cavernosi del pene.Quindi ai fini di una buona erezione e’ estremamente importante la salute ed il buono stato dei vasi sanguigni . Il ridotto flusso sanguigno arterioso, influisce sulla compressione venosa, provocando un’erezione insufficiente . L’arteriosclerosi è una delle cause principali delle disfunzioni erettili.
La nuova tecnologia delle onde d’urto viene in aiuto per il raggiungimento di un buon stato di salute dei vasi sanguigni . Questa metodica è stata sviluppata in Israele , essendo una terapia già utilizzata per la frantumazione dei calcoli renali ed uretrali o come terapia antalgica.
Cosa sono le onde di urto ?
Sono onde acustiche a cui viene sottoposto il pene durante sessioni apposite della durata di circa 10/15 minuti .
La terapia fisica , per un totale consigliato di sei trattamenti complessivi a cadenza settimanale , agisce stimolando la circolazione sanguigna all’interno del pene. Questa terapia infatti è in grado di stimolare la formazione di nuovi vasi sanguigni , e porta effetti positivi anche in caso di patologia riguardanti il pavimento pelvico ( Sindrome del Dolore Pelvico Cronico ) .
Quindi , diversamente dai farmaci che agiscono sul sintomo , qui si viene ad agire sulla CAUSA , migliorando il microcircolo vascolare e restituendo al paziente la possibilità di avere una erezione spontanea. Questa nuova terapia per la disfunzione erettile è sicuramente meno invasiva, indolore e con effetti collaterali pressoché assenti.
I pazienti candidabili a questo tipo di trattamento vengono selezionati nel corso della visita andrologica. Non occorre alcuna preparazione da parte del paziente ed a seguire le sedute il paziente sarà invitato a sottoporsi a visite di controllo andrologiche per valutare il successo della terapia che può eventualmente essere ripetuta in caso di parziale efficacia.
Questa tecnica può essere utilizzata anche nei pazienti sottoposti a prostatectomia. In questi soggetti l’assenza di erezioni notturne determina, nei primi mesi dopo l’intervento, un danno da ridotta ossigenazione ai tessuti cavernosi. Grazie alle onde d’urto è possibile migliorare il microcircolo e ripristinare precocemente le erezioni mattutine: questo evita la retrazione del pene e migliora il recupero spontaneo delle erezioni.
Quale è il meccanismo delle onde d'urto ?
Le onde d'urto sono delle onde acustiche che producono delle differenze di pressione , nel loro fenomeno di propagazione . La loro diffusione attraverso i tessuti genera un trasferimento di energia , e quindi il loro contatto con il tessuto , in base a questa “ cessione “ di energia , avvia conseguentemente dei positivi cambiamenti biologici .
Questa onda di urto è caratterizzata da bassa intensità ed interagisce con i tessuti più profondi causando una sorta di “ microtrauma meccanico a livello di membrana cellulare “ in grado di indurre maggiore vascolarizzazione nei tessuti migliorando di conseguenza il flusso sanguigno .
L’effetto del trattamento si verifica dopo circa quattro settimane e tende a regredire gradualmente dopo due anni. La terapia con onde d’ urto per disfunzione erettile è in grado di indurre angiogenesi, rigenerazione dei nervi, reclutamento delle cellule progenitrici endoteliali, miglioramento della funzionale dell’endotelio e inibizione della fibrosi dei corpi cavernosi .
E’ stato dimostrato che i pazienti nei quali la terapia farmaceutica si sia rivelata inefficace, sottoposti a ciclo di terapia con onde di urto , siano successivamente divenuti responsivi a tali farmaci . Si tenga presente che in passato i pazienti sui quali la terapia farmaceutica si fosse dimostrata inefficace , non avevano praticamente altre strade se non l’impianto chirurgico per avere una vita sessuale soddisfacente.
E’ bene rivolgersi a centri qualificati ed andrologi esperti . E’ molto importante infatti il dosaggio della giusta quantità di energia da erogare e il “ numero di colpi “ da somministrare per ogni seduta di trattamento . Una dose di energia troppo alta può infatti addirittura essere controproducente. Fondamentale quindi affidarsi ad un andrologo certificato, che abbia l’ esperienza per calibrare il trattamento tenendo in considerazione tutte le variabili :
- tipologia del problema di erezione
- motivazione del paziente legata alle sue aspettative
- scelta di terapie accessorie ( farmacologiche , integratori naturali ) che associate al trattamento delle onde di urto massimizzino la sua efficacia.
IL centro andrologico del dott. Iannotta , grazie a moderne apparecchiature , è in grado di calibrare la giusta personalizzazione del trattamento , secondo i parametri ci sui abbiamo precedentemente parlato.
Servizi di diagnostica presso il centro di eccellenza urologica ed andrologica del dott. Luca Iannotta
|
Ecografia Apparato Urinario |
Ecografia del rene, della vescica e della prostata. Utile nello screening urologico classico, ma indispensabile in casi di sanguinamento urinario o sospetta calcolosi. |
| Ecografia prostatica transrettale | utilizzata per eseguire uno studio dettagliato ed accurato della ghiandola prostatica. Utilizza il principio degli ultrasuoni come tutte le tecniche ecografiche. |
|
Ecografia Renale |
indagine diagnostica non invasiva effettuata con l’impiego di sonda ecografica. Lo scopo dell’indagine è analizzare la morfologia dei reni e delle vie urinarie, sia in soggetti che presentano disturbi sia nei soggetti sani a scopo preventivo. |
|
Ecocolordoppler Penieno |
tecnica di diagnostica per immagini che sfrutta gli ultrasuoni per generare immagini ecografiche. L’esame non espone il paziente a nessun tipo di radiazione pericolosa. |
|
Ecocolordoppler Vasi Spermatici |
esame diagnostico ecografico non invasivo. Esso consente di valutare la vascolarizzazione venosa ed arteriosa dei testicoli. L’ ecocolordoppler dei vasi spermatici rappresenta il principale strumento diagnostico per lo studio del varicocele. |
|
Uroflussimetria |
semplice indagine urodinamica che consente di valutare le caratteristiche del flusso urinario. Si esegue quando il paziente lamenta sintomi che fanno pensare all’esistenza di una difficoltà a urinare. |
|
PSA Plasmatico |
PSA è l’acronimo di Antigene Prostatico Specifico, è un enzima proteolitico prodotto dalle cellule della ghiandola prostatica; questo normalmente è presente nella parte liquida del sangue, il plasma. Attraverso delle semplici analisi del sangue è possibile stabilire il livello di psa plasmatico. |
| PCA3 Urinario |
Si tratta di un’indagine molecolare che consente all’urologo di indirizzare il paziente verso una biopsia prostatica o una re-biopsia. Il PCA3 è un gene altamente espresso nel cancro delle prostata. |
| Esame Urodinamico |
Il termine “urodinamica” comprende diversi test che misurano la funzione dell’apparato urinario. Piu’ comunemente si riferisce a quello studio flusso-pressione chiamato anche comunemente col nome di cistomanometria. |
| Cistoscopia |
esame diagnostico che permette di visualizzare le pareti interne dell’uretra (il canale che convoglia l’urina all’esterno) e della vescica utilizzando uno strumento detto cistoscopio. |
| Biopsia prostatica |
esame diagnostico indispensabile per escludere o confermare la diagnosi di carcinoma prostatico in caso di sospetto clinico. In breve: si prelevano diversi campioni di tessuto prostatico e si inviano in laboratorio analisi per sottoporli ad esame istologico. |
| Spermiocoltura |
esame di laboratorio analisi che viene effettuato sul liquido seminale. Il liquido seminale contiene gli spermatozoi, esso è il fluido secreto dalla prostata e dalle vescicole seminali che forniscono il fruttosio; gli spermatozoi, invece, sono le cellule sessuali maschili (o gameti maschili), prodotte dai testicoli e aventi un ruolo fondamentale nel processo riproduttivo. |
| Dosaggi ormonali |
Non solo l’endocrinologo, ma anche l’urologo o ancor meglio l’andrologo devono conoscere l’assetto ormonale del proprio paziente. Pertanto il ricorso ai dosaggi ormonali è d’obbligo. |
Sedi dei centri uro/andrologici del dott. Luca Iannotta
ST. MEDICO - FLAMINIO - P. DEL POPOLO
Via Pasquale Stanislao Mancini, 2 - 00196 - Roma
Tel 06/21116423 - Cell. 3496308545
ST. MEDICO POLISPECIALISTICO - BALDUINA
Via A. Baldi, 12 - 00136 - Roma
Cell. 3496308545
POLIAMBULATORIO VALTURIO - RIMINI
Viale Valturio 20/A - 47900 - Rimini
Tel 0541 785566 - Cell. 349 6308545
